
Salud
Seguimiento y resultados de las políticas públicas y gestión gubernamental de la administración 2000-2006
Los indicadores de cobertura e infraestructura médica en nuestro país indican que, aunque existen algunos avances, el sistema aún enfrenta retos importantes. Entre los logros se encuentran servicios de mejor calidad, que se reflejan en los principales indicadores de salud -entre ellos, el descenso en la tasa de mortalidad y el incremento en la esperanza de vida[1], y el aumento en el nivel de satisfacción de los usuarios con algunos de los servicios del sistema.[2] Además, de acuerdo con el documento “Estudios de la OCDE sobre los sistemas de salud: México”, se han logrado progresos en la implementación de un programa más amplio de cobertura del Sistema de Protección Social en Salud, a través del Seguro Popular.[3]
Sin embargo, aún existen problemas por resolver. La expansión de la cobertura sigue siendo un reto importante si se considera que en nuestro país 60 por ciento de la población no cuenta con seguro médico y que esta carencia es aún mayor en las zonas de mayor marginación. Asimismo, hace falta fortalecer la calidad de los servicios.
En ese sentido, las políticas implementadas en el área de salud a lo largo del último sexenio han tenido como objetivo fundamental atender tres retos fundamentales: 1) propiciar equidad en las condiciones de salud, 2) mejorar la calidad de sus servicios y 3) proteger las finanzas de los mexicanos ante gastos catastróficos de salud.
La siguiente sección revisa algunos de los avances y retos específicos en materia de salud en nuestro país. Para realizar este diagnóstico, la sección se concentra en cinco indicadores: 1) de salud y demográficos, 2) cobertura del seguro de salud, 3) infraestructura, 4) gasto público y 5) el Seguro Popular y la Cruzada Nacional por la Calidad de los Servicios de Salud.
1) Indicadores de salud y demográficos:
Los logros en materia de salud se pueden vislumbrar en la disminución de la tasa de mortalidad y en el crecimiento de la esperanza de vida; los cuales se han obtenido gracias a una combinación de factores entre los que se encuentran los cambios sociodemográficos registrados en México, las acciones desarrolladas por las instituciones del sector salud, los avances en el desarrollo general del país y los progresos de la ciencia y la tecnología de las últimas décadas.[4] Y es que la estructura demográfica es una condición sine qua non para implementar políticas públicas en materia de salud. Las características de la población, tales como su número total, la estructura por grupo de edades, el grado de urbanización y la distribución por regiones, condicionan la demanda de servicios, la forma en la que se prestan y la organización de los servicios.
En México han ocurrido importantes cambios demográficos a lo largo del último siglo. En 1900 la población total del país era de 13.6 millones de habitantes, para 1930 alcanzó 16.5 millones y en 2000 llegó a 97.3 millones. Según las cifras censales, entre la década de los veinte y la década de los setenta la tasa de crecimiento anual de la población fue en ascenso, hasta llegar a 3.31 por ciento.[5]
También se han registrado transformaciones importantes en la estructura por edades de la población. Durante la tercera década del siglo, los menores de quince años representaban 39% de la población, las personas entre 15 y 64 años de edad constituían 58% y los mayores de 65 años tan sólo alcanzaban 2.9%. Para el año 2000 se observa una transición demográfica con una tendencia hacia el envejecimiento: los menores de 15 años constituyen 33.8%, los de 15 a 64 años el 61.5% y los mayores de 65 años 4.7%.[6] Esta dinámica se debe a un descenso importante en la tasa de mortalidad que no se acompañó de un descenso correspondiente en la tasa de natalidad. No obstante, aunque la población ha aumentado en números absolutos, la tasa de crecimiento disminuyó en 56% a partir de la década de 1960. En 1930 el promedio de hijos por mujer era de 6.5, mientras que en 2000 fue tan sólo de 2.4 hijos por mujer.[7]
Las actividades desarrolladas por las instituciones de salud han permitido que la mortalidad general disminuya de 23 defunciones por cada 1000 habitantes entre 1940 y 1999, además ha permitido que las muertes maternas pasaran de 56.5 a 4.6 por cada 10 mil nacidos vivos registrados.[8] Aún más, la mortalidad materna se redujo 17.8% entre 2000 y 2004.[9] Finalmente, la tasa de mortalidad infantil disminuyó en 4.6 por ciento, y la tasa acumulada de descenso entre 2000 y 2005 fue 19.3%.[10]
En cuanto a la esperanza de vida de los mexicanos, ésta ha mejorado sustancialmente ya que en 1940 apenas superaba los 41 años y en el año 2000 alcanzó los 75 años. Si continúa esta tendencia, la esperanza de vida de los hombres y las mujeres en el año 2050 será de 79 y 83.6 años respectivamente.[11]
Por otra parte, la erradicación de enfermedades como la viruela, la poliomelitis, el control del sarampión, la tosferina y el tétanos se debe a las fuertes campañas de vacunación que han cubierto al 98.3% de los niños en edad preescolar y al 95.5% de los menores de un año.[12] Las vacunas que se aplican son la DPT[13], antipoliomelítica, antisarampión y BCG, y recientemente el esquema de vacunación se ha mejorado con la incorporación de nuevas vacunas del toxoide tetánico-diftérico tipo adulto y de la vacuna triple viral, que protege contra la parotiditis, la rubéola y el sarampión.
Finalmente, las deficiencias en la nutrición de los mexicanos se han reducido en 17.8% entre 2000 y 2005, a pesar de que entre 2001 y 2002 se presentó un incremento de 10.1 por ciento en la tasa. Ello se explica por la implementación de programas focalizados y campañas de educación sobre alimentación.[14]
2) Cobertura de los Sistemas de Salud
Los indicadores sobre la población que cuenta con seguro de salud son variables centrales en el proceso de toma de decisiones de política pública. Dichos indicadores ofrecen un diagnóstico preciso sobre los sectores excluidos del sistema de salud y sobre las necesidades de la población por área sociodemográfica.
A principios del sexenio, la Dirección General de Evaluación del Desempeño de la Secretaría de Salud realizó una estimación de la población con acceso a servicios de salud en México mediante la Encuesta Nacional de Evaluación del Desempeño 2002-2003.[15] De acuerdo con este estudio, 60 por ciento de la población nacional carece de seguro médico. El mayor porcentaje de aseguramiento proviene del IMSS, que cubre a 29.5 por ciento de la población, del ISSSTE, con 5 por ciento, y algunas otras instituciones de seguridad social, con 3 por ciento de la población total.
El cuadro I indica que las entidades que tienen el nivel más alto de aseguramiento son Coahuila y Nuevo León, con 62.5 y 71.8 por ciento respectivamente. El IMSS tiene su mayor porcentaje de aseguramiento, mientras que el ISSSTE tiene mayor presencia en Baja California Sur y en Sinaloa. El mayor porcentaje de población no asegurada se presenta en los estados de Chiapas y Guerrero, con más de 80 por ciento de su población sin seguro médico. En suma, los porcentajes de cobertura indican que el reto para el sistema de salud es aún muy importante, sobre todo en los estados de mayor marginación como son Oaxaca, Guerrero y Chiapas.
|
|
Fuente: Tomado de Esteban Puentes Rosas, Sergio Sesma y Octavio Gómez Dantes, “Estimación de la población con seguro de salud en México mediante una encuesta nacional”, Salud Pública de México, vol. 47, suplemento 1 de 2005.
Las tareas pendientes, sin embargo, no se limitan a la expansión de la cobertura. Como explican John Howard y Francesca Colombo, aún cuando la población no cubierta por la seguridad social puede acceder a unidades dependientes del gobierno federal o estatal, existe un gran número de barreras de acceso a los servicios, en especial para la población rural y los sectores más pobres del país. Las personas que se ubican en el quintil con ingresos más bajos, y que tienden a ubicarse en zonas rurales del territorio nacional, enfrentan gastos de salud que tienden a hacer más severa su pobreza.[16]
Como indica el cuadro 4.2, a mayor grado de urbanización corresponde una mayor cobertura de seguridad social. En promedio, 4.9 por ciento de los habitantes que viven en zonas rurales no cuentan con ningún aseguramiento, mientras que en las ciudades 45.4% de la población no cuenta con seguro. De acuerdo con el Consejo Nacional de Población, el mayor porcentaje de personas sin protección en salud se ubican en los estados de muy alta y alta marginación, con casi 70 y 60 por ciento respectivamente.[17]
El cuadro 4.3 presenta datos de aseguramiento por quintil de gasto per-cápita.[18] Los resultados son poco alentadores ya que los individuos con menores ingresos (quintil I) tienden a no estar asegurados, lo que provoca que la pobreza se acentúe más y prevalezca en este sector de la población. Casi todos los hogares con seguro voluntario corresponden al Seguro Popular.[19] En el caso de los hogares más ricos (quintil V), el porcentaje de hogares que cuenta con seguridad social es 61 y es el sector que cuenta con el mayor porcentaje de doble aseguramiento (2.69%).
|
|
|
|
A pesar de los esfuerzos que los gobiernos federal y estatales han realizado para ampliar la cobertura, en nuestro país entre 2 y 3 millones de familias se empobrecen anualmente debido a que emplean más de la tercera parte de su ingreso para solventar sus gastos de salud.[20] Este gasto de bolsillo se destina principalmente a la compra de medicamentos y consultas médicas, y afecta sobre todo a los hogares de bajos ingresos.[21]
3) Infraestructura para la salud
De acuerdo con los datos del Quinto Informe de Gobierno del Presidente Vicente Fox, en la actualidad el Sistema Nacional de Salud sufre de insuficiencia en su estructura física y existe un número importante de instalaciones obsoletas y con escaso mantenimiento. Para enfrentar estos problemas, el Programa Nacional de Salud estableció la estrategia para fortalecer la inversión en recursos humanos, en investigación e infraestructura en salud.
En las siguientes líneas se hará una descripción del estado de algunos indicadores sobre la infraestructura de salud: número de unidades, consultas, disponibilidad de camas, consultorios y número de médicos disponibles para atender las necesidades de la población.
Unidades de salud:
Entre 2000 y 2005 se registró un crecimiento de 5.1 por ciento en la infraestructura total del sistema nacional, con la construcción de 953 unidades de servicios. De ellas, 752 unidades son de consulta externa y 81 de hospitalización. El mayor crecimiento ocurrió en las unidades de hospitalización (19.3 por ciento).
El siguiente cuadro presenta datos sobre la población no asegurada, la cual creció a un ritmo de 5.5% para el mismo periodo. Si se realiza el comparativo del crecimiento en infraestructura y la población no asegurada, se puede notar que existe un déficit de 0.4% con respecto al crecimiento de unidades del total del sistema Nacional de Salud.

De acuerdo con el Quinto Informe de Gobierno de Fox, en 2004 se construyeron 146 unidades de consulta externa, 27 de hospitalización general y 2 de hospitalización especializada. Se ampliaron y rehabilitaron mil 142 unidades de consulta externa, 52 de hospitalización general y 13 de hospitalización especializada. Se equiparon 449 de consulta externa y 105 de hospitalización general (cuadro 4.5).
|
Cuadro 4.5
|
Consultas:
Las consultas externas se incrementaron de 222 mil 825 en 2000 a 247 mil 512 en 2005, lo que equivale a un crecimiento acumulado de 11.1%. Las intervenciones quirúrgicas también aumentaron de 2 mil 646 a 2 mil 908 intervenciones por año, lo que equivale a un crecimiento de 9.9%. En los estados de alta y muy alta marginación prevalecen las consultas externas en las unidades rurales y en las unidades móviles, es decir, ofrecen servicios básicos de salud que en muchas ocasiones no atienden los partos, enfermedades crónico-degenerativas y otro tipo de padecimientos que requieren mayor nivel de especialización (cuadro 4.6).
|
Cuadro 4.6
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Disponibilidad de camas:
De acuerdo con datos de Fundar Centro de Análisis e Investigación, la población marginada en México tiene casi nulo acceso a los niveles más especializados de salud. Los estados más pobres cuentan con 50 camas hospitalarias por cada 100 mil habitantes o una cama por cada 2 mil personas, mientras que las entidades de muy baja marginación cuentan con 110 camas por 100 mil habitantes o 1 cama por cada 900 personas. Esto explica en parte que la población marginada solamente se atienda en los niveles básicos de salud.[22]
Consultorios:
Respecto a la cantidad de consultorios, se puede observar que por cada 100 mil habitantes la cantidad es casi la misma para estados marginados que para estados no marginados: 52 consultorios para los estados de muy alta marginación, 48 para los estados de alta marginación; 51 para los estados de media marginación; 55 para los estados de baja marginación y 58 para los estados de muy baja marginación.[23]
Disponibilidad de médicos:
En el caso de México, la población marginada es la que goza de menor disponibilidad de médicos por cada 100 mil habitantes, aproximadamente 100 médicos por cada 100 mil habitantes, mientras que las entidades de muy baja marginación tienen 166 médicos por cada 100 mil habitantes.[24]
Ahora bien, si comparamos algunos indicadores de los cuales tenemos datos, observaremos un déficit con respecto a los años anteriores, por ejemplo: respecto a los unidades médicas en 1965 se registraron 870, y en 1999 existían 17 mil 634[25], lo que equivale a un crecimiento de 478 unidades por año mientras que en el periodo 2000-2005, el número de unidades creció de 18 mil 841 a 19 mil 794 unidades, que en promedio son 190 unidades por año, lo que se traduce en un déficit de construcción de unidades de 288 unidades anuales. Si nos referimos al número de camas vemos que en 1999 existían 73 mil 786 camas, una por cada mil 317 habitantes, mientras que en 2002 fue 1 cama por cada mil 450 personas.[26] Conforme la población crezca existirá una mayor demanda de estos servicios.
4) Gasto en salud.
La medida del gasto público en salud como porcentaje del Producto Interno Bruto (PIB), indica la importancia relativa que tiene el sector en la economía del país. La Organización Mundial de la Salud (OMS) recomienda que el gasto en salud alcance 8 por ciento del PIB. Sin embargo, aún si se alcanza este porcentaje ello no significa que se le de al rubro una mayor importancia en términos de políticas públicas ni que ésta sea una prioridad del gobierno. Puede ser sólo un indicador de la estructura demográfica de la población, esto es, puede ser el resultado del incremento en la esperanza de vida de la población, que genera costos adicionales por el cuidado de los ancianos y de enfermedades crónicas.
En México no contamos con datos oficiales sobre el gasto privado en salud; sin embargo, la Secretaría de Salud estima que el gasto total es alrededor de 6.3 por ciento del PIB, del cual 3 por ciento es gasto público. Lo que sí sabemos es que el porcentaje de gasto en salud es muy inferior a la recomendación de la OMS: en el año 2004 el gasto como porcentaje del PIB fue de 3%, en 2005 de 2.65 por ciento[27] y en 2006 se espera que oscile alrededor de 2.55 por ciento.[28]
A pesar de ello, hay algunos signos de avance. Como indica el cuadro 4.7, entre 2004 y 2005, el gasto en salud registró un crecimiento de 30.2 por ciento (presupuesto asignado). El gasto asignado a la Secretaría de Salud (SSA) tendrá un crecimiento de 81.3 por ciento, el mayor respecto al resto de las instituciones de salud. Por su parte, el gasto en salud asignado a la SSA se encuentra muy debajo del presupuesto del IMSS y es ligeramente inferior al presupuesto del Fondo de Aportaciones para los Servicios de Salud (FASSA) del Ramo 33. A junio de 2005, la SSA había ejercido 34.4 por ciento del presupuesto asignado.
Cuadro 4.7
 |
De acuerdo con la clasificación económica del presupuesto federal, 84.5% del presupuesto asignado para 2005 correspondió a gasto corriente, en particular servicios personales, y 15.5 por ciento a gasto de capital, destinado primordialmente a inversión física y obras públicas (cuadro 4.8).
Cuadro 4.8

Como indica el cuadro 4.9, el gasto de la SSA se divide en dos grupos funcionales: desarrollo social y desarrollo económico.[29] Sin embargo, casi la totalidad del gasto se destina a desarrollo social (97.5 por ciento). Por su parte, el gasto en desarrollo social se divide en salud y asistencia social. El gasto en salud representa 96.5 por ciento del gasto en desarrollo social. El gasto para coordinar las acciones para la operación y regulación del Sistema de Protección Social en Salud corresponde a 25.3 por ciento del gasto total. Las ampliaciones al presupuesto por parte de la Cámara de Diputados fueron de 5 mil 477.5 millones de pesos, correspondientes a 16.1 por ciento del presupuesto total del año fiscal 2005.
Cuadro 4.9
|
Fuente: Secretaría de Hacienda y Crédito Público, Presupuesto de Egresos de la Federación 2005, en www.shcp.sse.gob.mx (consulta : agosto 2006). |
El siguiente cuadro, elaborado por la Fundación Mexicana para la Salud (FUNSALUD), describe el gasto en salud per cápita por nivel de marginación de 3 municipios representativos para cada uno de los niveles de marginación. Los municipios son:
|
San Juan Cancún, Chiapas |
Muy Alta Marginación. |
|
Paso de Ovejas, Veracruz |
Media Marginación. |
|
San Nicolás de los Garza García |
Baja Marginación |
Cuadro 4.10
Indicadores Socioeconómicos y de Salud, FUNSALUD 2000
|
INDICADOR |
Municipio |
||
|
|
I |
II |
III |
|
Marginación |
Muy Alta |
Media |
Baja |
|
Gasto público en salud per capita |
19 pesos |
69 pesos |
291 pesos |
|
Población indígena (%) |
100 |
0.4 |
0.1 |
|
Promedio de educación (años) |
4.2 |
5.7 |
8.2 |
|
Acceso a agua potable (%) |
4 |
73 |
95 |
|
Esperanza de vida (años) |
62.3 |
67.8 |
70.6 |
|
Mortalidad infantil ( x 1,000 hab.) |
45 |
22 |
11 |
|
Causas de mortalidad |
|
|
|
|
Diarrea aguda |
200 |
13.7 |
4.2 |
|
Enfermedades cardiovasculares |
102 |
17 |
107 |
|
Desnutrición |
50.4 |
18.4 |
3.8 |
|
Lesiones accidentales |
18.9 |
47.4 |
33.3 |
Fuente: Briseida Lavielle, Rocío Moreno, Manuela Garza y Daniela Díaz,
Gasto en Salud: Propuestas par a la mesa de gasto de la convención Nacional Hacendaria,
Fundar Centro de Análisis e Investigación, México 2004.
Fundación Mexicana para la Salud, “Hacia un México más saludable una visión del sector privado,
México, 2000.
Cabe resaltar que el gasto en salud es mayor en los municipios de baja marginación (221 pesos por persona), lo cual permite inferir que los recursos no se focalizan en función de este criterio. Puesto que los municipios con muy altos niveles de marginación son en su mayoría asentamientos de población indígena, puede esperarse que éstos sean los grupos más vulnerables en materia de salud.
En síntesis, los estados de muy alta y alta marginación son los que tienen mayor población abierta[30] que atender con esos servicios; tienen menor disponibilidad de servicios médicos y son los estados que tienen las más altas tasas de mortalidad por causas evitables mediante el acceso oportuno y de calidad a los servicios del sistema.
De acuerdo con Briseida Lavielle, la posibilidad de mejorar las condiciones de salud en estos estados radica en corregir las fallas de la descentralización en materia de infraestructura, y en incrementar las capacidades técnicas y administrativas del sistema público. Asimismo, la autora señala que para que los gobiernos locales puedan desempeñar sus funciones descentralizadas de manera eficiente, deben tener un adecuado nivel de ingresos, ya sea recaudados localmente o transferidos a través del gobierno federal.[31]
5) El Seguro Popular y la Cruzada Nacional por la Calidad de los Servicios de Salud:
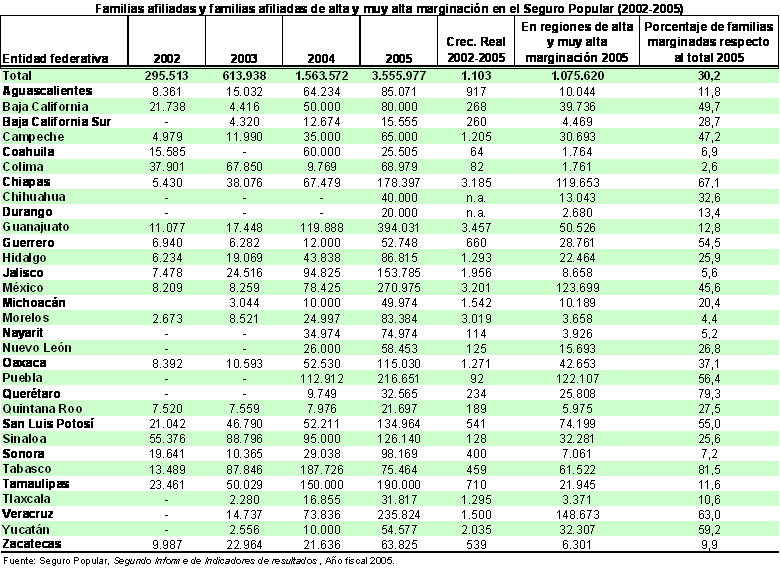
Al 31 de diciembre de 2005 se afiliaron 3 millones 666 mil 977 familias al Seguro Popular, cumpliendo con 95.7 por ciento de la meta programada para el periodo 2002–2005, que fur de 3 millones 717 mil 034 familias, (véase cuadro 4.11). Por sobrepasar su meta destaca Chihuahua con 133.3 por ciento, Campeche con 129.8 por ciento, Zacatecas con 129.1, Baja California con 123.1 y Guerrero con 117.2. En el caso contrario, por estar debajo de la meta establecida, los estados más rezagados fueron Sonora, con 70.8 por ciento, Guanajuato, con 75.6, Jalisco, 80.7 y Tlaxcala 89.9.
Sin embargo, a pesar de que 27 entidades de la federación y el D.F. alcanzaron más del 90 por ciento de la meta de incorporación de familias, este dato resulta poco claro cuando se comparan las tasas de crecimiento de afiliación familiar contra la meta establecida. Por ejemplo, Guanajuato incorporó de 2002-2005 a 394 mil 031 familias y alcanzó el 75.6 por ciento de su meta; mientras que Guerrero afilió a 52 mil 748 familias, sobrepasando su meta, con 117.2 por ciento.
El número de familias afiliadas al Seguro Popular, que oscila en 3 millones 500 mil familias, equivale a 11 millones 404 mil 861 personas.[32] Asimismo, el número de familias pertenecientes a regiones marginadas y muy marginadas afiliadas al programa representó 30.2 por ciento, 1 millón 75 mil 620 familias. Solo 7 entidades tienen afiliadas a familias de dichas regiones con una proporción superior al 50 por ciento: Chiapas, Guerrero, Puebla, Querétaro, San Luis Potosí, Veracruz y Yucatán. En el caso contrario destaca Guanajuato cuyas familias de regiones marginadas y muy marginadas representaron 12.8 por ciento de total de sus familias afiliadas.
Cuadro 4.11
![]()
Respecto a las entidades federativas, en 2005 todas contaban con el Seguro Popular de Salud[33], permitiendo una aportación estatal conjunta superior a tres mil millones de pesos en este año. De acuerdo con el doctor Julio Frenk Mora secretario de salud, con el Seguro Popular se disminuyó en 30 por ciento el número de familias que incurrió en gastos catastróficos y empobrecedores por motivos de salud.[34]
Desde una perspectiva general, el reto de cubrir al 60 por ciento de no derechohabientes a través del Seguro Popular de Salud ha tenido impactos satisfactorios; por un lado, el incremento en cobertura tanto en número de personas como en entidades federativas y, por el otro, la disminución de los impactos empobrecedores por los gastos de bolsillo, que antes realizaban las familias no derechohabientes, oscila en una reducción de 30 por ciento.
Sin embargo, los retos del sistema de salud no se limitan a la cobertura de servicios. La Cruzada Nacional por la Calidad identificó dos áreas críticas de los procesos de atención a la salud en México: el trato digno de los pacientes y la atención médica efectiva. Para evaluar la calidad de los servicios, las instituciones de salud definieron dos niveles de atención: en el primer nivel se consideran las consultas externas, mientras que en el segundo se considera la atención de urgencias médicas.
De acuerdo con los datos del Quinto Informe de Gobierno del presidente Vicente Fox, en 2005 mejoraron los tiempos de espera por consulta externa y urgencias, así como el trato digno a los usuarios y sus familias, estrategia en la que participaron ocho mil 493 unidades de atención ambulatoria y 692 hospitales. La disminución en los tiempos para consultas externas fue de 29 minutos en 2000, frente a 24.1 minutos en 2005; mientras que en urgencias, la disminución es aún mayor, al pasar de 22 a 16.7 minutos.
Respecto a las recetas médicas, el Informe señala que las instituciones de salud surten en forma completa 79 por ciento de las recetas dadas a personas en urgencias y 82 por ciento a personas en consultas externas. Es importante señalar que este último rubro fue cubierto en el 2002 con un 95.2 por ciento, por lo que sufrió una caída al 2005 de 13.2 puntos porcentuales. Finalmente, para ambos niveles de atención, la satisfacción de los usuarios en la información de su tratamiento y su diagnóstico se sitúa por arriba de 95 por ciento (cuadro 4.12).
Cuadro 4.12
 |
No hay indicadores de impacto disponibles que permitan conocer cuánto ha cooperado el Seguro Popular para reducir la pobreza o incrementar la equidad. Es probable que en el mediano plazo, al igual que el programa Oportunidades, se conozcan los efectos del Seguro Popular. En cuanto a los indicadores de resultados, a continuación se describen los más destacados del 2do. Informe de Indicadores de Resultados, año fiscal 2005.[35]
El informe señala que se afilió al 29.9 por ciento del total de familias no aseguradas (11 millones 898 mil 254 familias). 80.1 por ciento de las familias afiliadas las encabezan mujeres, y un millón 416 mil 136 familias del total de afiliadas pertenece al programa Oportunidades. Algo similar sucede con las comunidades indígenas, ya que solo 4.5 por ciento de las familias afiliadas al SPSS pertenece a localidades con más de 40 por ciento de población que habla una lengua indígena.
Sin duda, ampliar la cobertura y mejorar la calidad de los servicios de salud pública es un esfuerzo plausible, pues muchos mexicanos caían en pobreza al atender una enfermedad propia o familiar. Sin embargo, queda pendiente saber si el Seguro Popular llegue a los más pobres.
[Regresar al índice de contenidos]
[1] Enrique Ruelas B. y Antonio Alonso, “México: futuros demográficos y su impacto sobre el sistema de salud”, Este País: Tendencias y Opiniones, num. 176, noviembre 2005, 4.
[2] De acuerdo con la Cruzada Nacional por la Calidad de los Servicios de Salud, 98 por cineto de los usuarios está satisfecho con la información sobre su tratamiento y diagnóstico. Anexo del Quinto Informe de Gobierno, 121.
[3] OCDE, Estudios de la OCDE sobre los sistemas de salud: México, 2005.
[4] Plan Nacional de Desarrollo, 2000-2006, 80. En: https://pnd.presidencia.gob.mx/ (consulta: agosto 2006).
[5] Ruellas y Alonso. Ibid., 5.
[6] Mercedes Juan, “Presente y futuro de la atención de la salud en México”, en Marcia Muñoz de Alba Medrano, Temas Selectos de salud y derecho, Instituto de Investigaciones Jurídicas UNAM, México, 2002, 17.
[7] Ibíd, 19.
[8] Ibíd, 20.
[9] Presidencia de la República, Quinto Informe de Gobierno, México, 2005, 65, en https://quinto.informe.presidencia.gob.mx/docs/escrito/pdf/M056-073.pdf (consulta agosto 2006).
[10] Ídem, 64.
[11] Ruellas y Alonso. Ibid, 8.
[12]Mercedes Juan, “Presente y futuro de la atención de la salud en México”, en Marcia Muñoz de Alba Medrano, Temas Selectos de salud y derecho, Instituto de Investigaciones Jurídicas UNAM, México, 2002, 21.
[13] Abreviación en inglés de difteria, tétanos y tos ferina.
[14] Presidencia de la República, Quinto Informe de Gobierno, México, 2005, 65, en https://quinto.informe.presidencia.gob.mx/docs/escrito/pdf/M056-073.pdf (consulta: agosto 2006).
[15] La pregunta fundamental del estudio fue si el individuo en cuestión estaba protegido por algún tipo de seguro médico.
[16] JohnMartín, Howard Oxley y Francesca Colombo, "Análisis del sistema de salud en México", Revista Este País. Tendencias y Opiniones, núm., 170, México.
[17] Briseida Lavielle, Rocío Moreno, Manuela Garza y Daniela Díaz, Gasto en Salud: Propuestas para la mesa de gasto de la convención Nacional Hacendaria, Fundar Centro de Análisis e Investigación, México, 2004, 26.
[18] Los quintiles se calcularon a partir del nivel de gasto total per cápita.
[19] El Seguro Popular es un programa de carácter federal, cuyo propósito central no está encaminado a la prestación de servicios médicos, sino a evitar que éstos sean financiados mayoritariamente por el gasto de bolsillo.
[20] El pago de los servicios de salud del bolsillo es ineficiente y tiende a generar injusticias en el financiamiento, principalmente porque en un momento de enfermedad una persona no podrá negociar efectivamente el precio del servicio que recibirá ni elegir el de mejor calidad. www.funsalud.org.mx/casesalud/caleidoscopio/15%20DeterminantesDelGasto.pdf (consulta: agosto 2006).
[21] Véase: www.ssa-sin.gob.mx/SEGUROPOPULAR/antecedentes.htm (consulta: agosto 2006).
[22] Lavielle, Op. Cit., 28
[23] Ibíd, 27.
[24] Ibíd, 27.
[25] Juan, Op. Cit., 23.
[26] Se obtuvo el promedio de camas tanto de las zonas de baja y muy alta marginación, véase el apartado de camas.
[27] Dato preliminar.
[28] Véase: www.aregional.com/articulo_boletin.php?a=24356&tp=1000 (consulta: agosto 2006).
[29] La división funcional del gasto de gobierno, adoptada a partir de 1980, toma como base cuatro grandes grupos que corresponden al universo de acciones que lleva a cabo el sector público federal: actividades públicas centrales, de orientación general de la economía (desarrollo económico), de orientación sectorial de la economía, y de servicios sociales y urbanos (desarrollo social). Desarrollo económico comprende el conjunto de actividades que se efectúan para formular la planeación, ubicación y ordenación de los recursos físicos del país. Desarrollo Social comprende el conjunto de actividades que se efectúan para planear la oferta de servicios urbanos, educativos, salud, deporte, asistencia y seguridad, entre otros. Enrique Arriaga Conchas, Finanzas Públicas de México, IPN, México, 1996, 31-33
[30] Se refiere a la población no derechohabiente. https://evaluacion.salud.gob.mx/publicaciones/sintesis/sintesis1.pdf (consulta: agosto 2006).
[31] Lavielle, Op. Cit., 33.
[32] Seguro Popular, Segundo informe de indicadores de resultados, año fiscal 2005.
[33] Seguro popular, 2do informe de indicadores de resultados, Año Fiscal 2005.
[34] “La reforma de salud, componente esencial de la democracia”, Instituto Nacional de la Salud Pública, comunicado de prensa no. 497, en www.insp.mx/2005/noticias/noticia260905_2.htm (consulta agosto 2006).
[35] Seguro Popular, 2do informe de indicadores, Año fiscal 2005.
[Citar como] Centro de Estudios Sociales y de Opinión Pública, "Seguimiento y resultados de las políticas públicas y gestión gubernamental de la administración vigente", en Salud [Actualización: 28 de agosto de 2006], en www.diputados.gob.mx/cesop/